Τα ψυχιατρικά φάρμακα αποτελούν βασικό θεραπευτικό εργαλείο για την αντιμετώπιση των ψυχικών διαταραχών, από την κατάθλιψη και τις αγχώδεις διαταραχές, μέχρι τη σχιζοφρένεια και τη διπολική διαταραχή. Η σωστή ενημέρωση γύρω από τη δράση τους, τις παρενέργειες και τους μύθους που τα συνοδεύουν είναι απαραίτητη για να αντιμετωπιστεί το στίγμα και να επιτευχθεί αποτελεσματική θεραπεία.
Τι είναι τα ψυχιατρικά φάρμακα
Τα ψυχιατρικά φάρμακα είναι χημικές ενώσεις που δρουν στον εγκέφαλο, τροποποιώντας τη λειτουργία των νευρώνων μέσω της επίδρασής τους στους νευροδιαβιβαστές. Οι κυριότεροι νευροδιαβιβαστές-στόχοι είναι:
- Σεροτονίνη (5-HT) – ρυθμίζει διάθεση, ύπνο, όρεξη
- Ντοπαμίνη (DA) – εμπλέκεται στην ανταμοιβή, το κίνητρο και την ενέργεια
- Νοραδρεναλίνη (NA) – σχετίζεται με την εγρήγορση και την ανταπόκριση στο στρες
- Γ-Αμινοβουτυρικό οξύ (GABA) ο κύριος ανασταλτικός νευροδιαβιβαστής
- Γλουταμινικό οξύ (Glu) – ο κύριος διεγερτικός νευροδιαβιβαστής
- Ισταμίνη (H) – επηρεάζει τον ύπνο, την όρεξη και την ενεργητικότητα
- Ακετυλοχολίνη (ACh) – ρυθμίζει γνωστικές λειτουργίες και μνήμη
Μηχανισμοί δράσης ψυχιατρικών φαρμάκων
Τα ψυχιατρικά φάρμακα μπορούν να επιδράσουν με διάφορους τρόπους:
- Αναστολή επαναπρόσληψης νευροδιαβιβαστών (π.χ. SSRIs για σεροτονίνη)
- Αναστολή ενζυμικής αποδόμησης νευροδιαβιβαστών (π.χ. MAOIs)
- Απευθείας ενεργοποίηση ή αναστολή υποδοχέων
- Τροποποίηση της απελευθέρωσης νευροδιαβιβαστών
- Έμμεση ρύθμιση νευρωνικών κυκλωμάτων μέσω πολυσύνθετων αλληλεπιδράσεων
Η σύνθετη αλληλεπίδραση μεταξύ αυτών των μηχανισμών και των διαφορετικών περιοχών του εγκεφάλου εξηγεί γιατί η ίδια ουσία μπορεί να έχει διαφορετικά αποτελέσματα ανάλογα με τον ασθενή.
Κύριες Κατηγορίες Ψυχιατρικών Φαρμάκων
Στη σύγχρονη ψυχιατρική, τα φάρμακα χωρίζονται σε μεγάλες κατηγορίες, κάθε μία με διαφορετικές ενδείξεις και μηχανισμούς δράσης. Οι κύριες κατηγορίες ψυχιατρικών φαρμάκων είναι :
- Αντικαταθλιπτικά φάρμακα Χρησιμοποιούνται κυρίως στην κατάθλιψη, αλλά και σε αγχώδεις διαταραχές, διαταραχές ύπνου, χρόνιο πόνο κ.α. Παραδείγματα: SSRIs, SNRIs, τρικυκλικά αντικαταθλιπτικά, μιρταζαπίνη.
- Αντιψυχωτικά φάρμακα Χορηγούνται σε ψυχωτικές διαταραχές όπως η σχιζοφρένεια, αλλά και στη διπολική διαταραχή και σοβαρές μορφές κατάθλιψης. Παραδείγματα: κλοζαπίνη, ρισπεριδόνη, αριπιπραζόλη.
- Φάρμακα για το άγχος Περιλαμβάνουν κυρίως βενζοδιαζεπίνες και αγχολυτικά μη βενζοδιαζεπινικής δομής.
Παραδείγματα: λοραζεπάμη, διαζεπάμη, βουσπιρόνη. - Σταθεροποιητές διάθεσης Χρησιμοποιούνται για τη ρύθμιση των εναλλαγών διάθεσης, κυρίως στη διπολική διαταραχή.
Παραδείγματα: λίθιο, λαμοτριγίνη, βαλπροϊκό οξύ. - Διεγερτικά φάρμακα του ΚΝΣ Χρησιμοποιούνται για την ενίσχυση της προσοχής, συγκέντρωσης και εγρήγορσης, κυρίως στη ΔΕΠΥ
Παραδείγματα: μεθυλφαινιδάτη, μοδαφινίλη.
Κάθε μία από αυτές τις κατηγορίες έχει υποκατηγορίες και πλήθος δραστικών ουσιών των οποίων οι πολύπλοκες αλληλεπιδράσεις με νευροδιαβιβαστές και υποδοχείς σε διάφορες περιοχές του εγκεφάλου συνιστά το αντικείμενο της επιστήμης της ψυχοφαρμακολογίας.
Κλικάροντας στους παραπάνω συνδέσμους θα βρείτε ειδικά άρθρα με επιστημονικές πληροφορίες για την πλειοψηφία των φαρμάκων της ψυχιατρικής καθώς και ό,τι είναι γνωστό σχετικά με τον τρόπο δράσης τους, αλλά και τις ανεπιθύμητες ενέργειες της κάθε κατηγορίας.
Μύθοι & Στερεότυπα για τα “Ψυχοφάρμακα”
Η χρήση του όρου “ψυχοφάρμακα” στην καθημερινή γλώσσα συχνά συνοδεύεται από αρνητική χροιά και παρερμηνείες. Αυτό έχει οδηγήσει σε στερεότυπα, όπως:
- «Σε κάνουν φυτό» – Λάθος. Τα σύγχρονα φάρμακα, σε σωστές δόσεις και με παρακολούθηση, δεν αλλάζουν την προσωπικότητα, ούτε “καταστέλλουν” τον ασθενή μόνιμα.
- «Προκαλούν πάντα εθισμό» – Η εξάρτηση αφορά μόνο ορισμένες κατηγορίες (π.χ. βενζοδιαζεπίνες) και αυτή υπό όρους και όχι όλα τα ψυχιατρικά φάρμακα. Διαβάστε τι ισχύει για παράδειγμα ως προς την εξάρτηση και το σύνδρομο απόσυρσης από αντικαταθλιπτικά.
- «Καταστρέφουν τον εγκέφαλο» – Δεν υπάρχουν επιστημονικά στοιχεία που να στηρίζουν αυτόν τον ισχυρισμό. Αντίθετα, η έγκαιρη θεραπεία μπορεί να προλάβει μόνιμες νευροβιολογικές αλλαγές που προκαλεί η ίδια η νόσος.
- «Δεν φέρνουν αποτέλεσμα» – Οι μελέτες δείχνουν βελτίωση σε σημαντικά ποσοστά ασθενών, ενώ όταν συνδυάζονται με ψυχοθεραπεία, η μακροχρόνια έκβαση βελτιώνεται.
Αιτίες για το στίγμα των “ψυχοφαρμάκων”
Η δαιμονοποίηση των ψυχιατρικών φαρμάκων έχει ξεκινήσει δεκαετίες πριν και σε αυτήν έχουν συμβάλλει:
- Η εικόνα παλαιότερων φαρμάκων με περισσότερες παρενέργειες
- Η σύνδεσή τους με την απαράδεκτη εικόνα ψυχιατρικών δομών του παρελθόντος
- Η γενικότερη προκατάληψη απέναντι στην ψυχική υγεία και την ψυχιατρική
- Η άγνοια
- Η παραπληροφόρηση
- Η μη σωστή συμμόρφωση με τη φαρμακευτική αγωγή που δυσχεραίνει την επίτευξη θεραπευτικού αποτελέσματος
- Η μερική αποτελεσματικότητά τους στην αντιμετώπιση σοβαρών διαταραχών όπως η σχιζοφρένεια
- Η αρνητική προβολή από τα ΜΜΕ
- Κινηματογραφικές ταινίες όπως η «Φωλιά του Κούκου»
Γιατί Είναι Σημαντικά τα Ψυχιατρικά Φάρμακα
Οι συνέπειες των ψυχικών διαταραχών όπως η σχιζοφρένεια, η διπολική διαταραχή ή η κατάθλιψη μπορεί να είναι καταστροφικές για τη λειτουργικότητα και την ποιότητα ζωής του ασθενούς.
Η έγκαιρη και κατάλληλη φαρμακευτική αγωγή μπορεί να:
- Μειώσει τα συμπτώματα και να βελτιώσει την καθημερινή λειτουργικότητα
- Προλάβει υποτροπές και νοσηλείες
- Περιορίσει τον κίνδυνο αυτοκτονίας σε ευάλωτες ομάδες
- Συμβάλει στη σταθερότητα ώστε η ψυχοθεραπεία να έχει μεγαλύτερη αποτελεσματικότητα
Ψυχοφαρμακολογία : Η σύγχρονη ψυχοφαρμακολογία στοχεύει στην επίτευξη της “βέλτιστης δόσης”: αρκετής για να ελέγχει τα συμπτώματα, αλλά με ελάχιστες ανεπιθύμητες ενέργειες.
Παράγοντες που Επηρεάζουν την Αποτελεσματικότητα
Η δράση ενός ψυχιατρικού φαρμάκου δεν εξαρτάται μόνο από τη δραστική ουσία. Υπάρχουν πολλοί παράγοντες – βιολογικοί, ψυχολογικοί και κοινωνικοί – που επηρεάζουν το αποτέλεσμα.
1. Παράγοντες από τον ασθενή
Στη θεραπεία των ψυχικών διαταραχών εκτός από τους ψυχιάτρους, σημαντικό ρόλο διαδραματίζουν οι ασθενείς και το περιβάλλον τους. Υπάρχουν αρκετοί λόγοι για τη μη αποτελεσματικότητα μιας θεραπείας που έχουν να κάνουν με τη διαχείρισή της από τα εμπλεκόμενα πρόσωπα όπως θα δούμε στη συνέχεια:
- Ανεπαρκής συμμόρφωση
- μη τήρηση δοσολογίας τόσο σε τρόπο, όσο και σε χρονική στιγμή
- η αλλαγή της συχνότητας των δόσεων
- πρόωρη διακοπή αγωγής
- διαλείμματα λήψης της αγωγής
- η αποφυγή επισκέψεων στον θεράποντα ιατρό, η μη τήρηση των συμβουλών του ιατρού
- Στίγμα και ντροπή – “Pill shaming” ή φόβος ότι η λήψη φαρμάκων θα φανεί σε άλλους
- Παρερμηνεία των αιτίων αποτυχίας προηγούμενων θεραπειών
- Προσδοκίες άμεσης βελτίωσης – Απογοήτευση αν δεν υπάρξει αποτέλεσμα σε λίγες μέρες
- Φόβος και καταστροφοποίηση παρενεργειών (π.χ. μη αναστρέψιμες)
- Λανθασμένη πληροφόρηση – Πίστη σε μη επιστημονικές μεθόδους (π.χ. μόνο βότανα ή ομοιοπαθητική)
- Φαινόμενο nocebo – Αρνητικές προσδοκίες που εντείνουν ή προκαλούν παρενέργειες
- Καθυστερημένη έναρξη θεραπείας (συχνά για χρόνια)
2. Παράγοντες από τον γιατρό
- Ανεπαρκής επικοινωνία για στόχους και παρενέργειες
- Αδυναμία εγκατάστασης θεραπευτικής σχέσης
- Λανθασμένη διάγνωση ή ακατάλληλη επιλογή φαρμάκου
- Φαινόμενο διαφορετικών διαγνώσεων από διαφορετικούς ιατρούς για το ίδιο πρόβλημα
- Ελλιπής παρακολούθηση και μη έγκαιρη προσαρμογή δόσης
- Στιγματισμός ψυχιατρικής, ένα φαινόμενο που ευτυχώς όλο και μειώνεται
- Διαχείριση ψυχιατρικών περιστατικών από άλλες ειδικότητες
3. Ιατρικοί & βιολογικοί παράγοντες
- Η διάγνωση, η χρονιότητα και η βαρύτητα μιας ψυχικής διαταραχής. Η πολύπλοκη νευροβιολογική φύση και υψηλή ετερογένεια των ψυχικών διαταραχών έχει ως αποτέλεσμα τη μη καθολική ανταπόκρισή τους στις υπάρχουσες φαρμακευτικές θεραπείες.
- Ατομικό προφίλ γενετικό νευροδιαβιβαστών, υποδοχέων και συνδεσιμότητας εγεκεφαλικών περιοχών που συμβάλλει στην ανθεκτικότητα ορισμένων
- Μεταβολισμός φαρμάκων – Φαρμακογενετικές διαφορές. Διαβάστε περισσότερα για τη Φαρμακογονιδιωματική.
- Αλληλεπιδράσεις με άλλα φάρμακα ή ουσίες (π.χ. κάπνισμα, καφές). Για παράδειγμα, η νικοτίνη έχει την ιδιότητα να επάγει το ηπατικό ένζυμο CYP1A2, δηλαδή να αυξάνει τη δραστικότητά του με συνέπεια τον ταχύ μεταβολισμό κάποιων φαρμάκων που οδηγεί σε μείωση των επιπέδων τους στην κυκλοφορία του αίματος.
- Συννοσηρότητα τόσο με σωματικές παθήσεις, όσο και συνύπαρξη περισσότερων από μία διαταραχών στο ίδιο άτομο.
4. Συννοσηρότητα
Η συννοσηρότητα είναι μια ακόμη παράμετρος που μπορεί να περιπλέξει τα πράγματα. Καταρχήν η συνύπαρξη δύο ή και περισσότερων ενίοτε ψυχιατρικών διαταραχών στο ίδιο άτομο δυσκολεύει την επιτυχία της φαρμακευτικής παρέμβασης. Παραδείγματα αποτελούν οι μεικτές αγχώδεις και καταθλιπτικές διαταραχές, η αλληλοεπικάλυψη συναισθηματικών και ψυχωτικών διαταραχών μεταξύ τους και βέβαια η ταυτόχρονη χρήση ψυχοδραστικών ουσιών σε συνδυασμό με την ύπαρξη ψυχωτικής, καταθλιπτικής, μανιακής συμπτωματολογίας. Σε τέτοιες περιπτώσεις, φαρμακοδυναμικές και νευροβιολογικές επιδράσεις γίνονται συχνά «γόρδιος δεσμός» ή αλλιώς «σταυρόλεξο για δυνατούς λύτες»!
Η συννοσηρότητα με σωματικές παθήσεις είναι άλλο ένα περίπλοκο κεφάλαιο και συναντάται ιδιαίτερα συχνά σε ηλικιωμένους. Καρδιαγγειακές ανεπιθύμητες ενέργειες όπως υπέρταση και διαταραχές ρυθμού σε έναν ηλικιωμένο άρρωστο με ήδη υπάρχον καρδιολογικό πρόβλημα, συνιστούν λόγο τροποποίησης της αγωγής. Οι εξωπυραμιδικές εκδηλώσεις σε ασθενή με προϋπάρχουσα εγκεφαλική βλάβη θα είναι πιθανότατα βαρύτερες. Ασθενής με ηπατικά προβλήματα θα πρέπει να λάβει χαμηλές δόσεις φαρμάκων ή να επιλεχθούν κάποια με μικρό ή μηδενικό ηπατικό μεταβολισμό. Υπάρχουν πολλαπλά ακόμα παραδείγματα σε αυτό τον τομέα, που αποδεικνύουν ότι η ψυχιατρική έχει περισσότερους συνδετικούς κρίκους με τη «βιολογική» ιατρική απ’ ότι ο κόσμος πιστεύει.
Παρενέργειες των Ψυχιατρικών Φαρμάκων
Όπως όλα τα φάρμακα, έτσι και τα ψυχιατρικά μπορεί να προκαλέσουν παρενέργειες.
Η εμφάνιση και η ένταση τους εξαρτάται από:
- Το είδος του φαρμάκου
- Τη δόση
- Τα ιδιαίτερα χαρακτηριστικά του ασθενούς (ηλικία, φύλο, συνοδές παθήσεις)
Κατηγοριοποίηση συχνότητας παρενεργειών
- Πολύ συχνές: >1/10 ασθενείς
- Συχνές: 1/100 – 1/10
- Όχι συχνές: 1/1000 – 1/100
- Σπάνιες: <1/1000
Πρέπει να ειπωθεί λοιπόν ότι για να κυκλοφορήσει ένα φάρμακο γίνονται χιλιάδες δοκιμές. Και μια φορά να παρατηρηθεί μια ανεπιθύμητη ενέργεια μεταξύ χιλιάδων, η φαρμακευτική εταιρεία είναι υποχρεωμένη να το καταγράψει. Αυτό δε σημαίνει ότι είναι πιθανό να συμβεί σε όλους. Στη πλειοψηφία των περιπτώσεων λοιπόν οι ανεπιθύμητες ενέργειες που καταγράφονται στο φαρμακευτικό φυλλάδιο δε θα συμβούν. Επιπλέον :
- κάποιες είναι παροδικές
- κάποιες από αυτές αντιμετωπίζονται είτε με άλλα φάρμακα είτε με άλλες παρεμβάσεις όπως δίαιτα για την αύξηση βάρους κ.α.
Και φάρμακα άλλων παθήσεων μπορεί να έχουν παρενέργειες, όμως συχνά δεν μπορούν να διακοπούν γιατί είναι απαραίτητα για την υγεία. Για παράδειγμα, η αγωγή για Parkinson, επιληψία ή σοβαρά καρδιαγγειακά και μεταβολικά νοσήματα, όπως η υπέρταση και ο διαβήτης, είναι συνήθως αναντικατάστατη, ακόμη κι αν προκαλεί ορισμένες ανεπιθύμητες ενέργειες.
Όπως η διατήρηση της σωματικής υγείας έχει υψηλή προτεραιότητα, το ίδιο ισχύει και για την ψυχική υγεία.
Παραδείγματα παρενεργειών
- Διαταραχές ύπνου (αϋπνία ή υπνηλία)
- Γαστρεντερικά ενοχλήματα
- Αλλαγές στην όρεξη και στο βάρος
- Σεξουαλικές δυσλειτουργίες
- Δυσκαμψία ή τρόμος (κυρίως με παλαιότερα αντιψυχωτικά)
Στο ειδικά άρθρα κάθε κατηγορίας φαρμάκου μπορείτε να βρείτε λεπτομέρειες για τις αντίστοιχες παρενέργειες.
Διαχείριση
- Η αξιολόγηση των ανεπιθύμητων ενεργειών θα πρέπει να γίνεται σε συνεργασία θεραπευόμενου και ψυχιάτρου, σταθμίζοντας τα πιθανά οφέλη της αγωγής σε σχέση με την ενδεχόμενη επιδείνωση της ψυχικής υγείας αν αυτή διακοπεί. Η τελική απόφαση, ωστόσο, ανήκει πάντοτε στον ασθενή.
- Η έγκαιρη επικοινωνία με τον ψυχίατρο είναι απαραίτητη για να προσαρμοστεί η δόση ή να γίνει αλλαγή φαρμάκου, εφόσον κριθεί απαραίτητο.
Ωφελέειν ή μη Βλάπτειν
Πρόκειται για μια βασική αρχή της Ιπποκρατικής Ιατρικής που ουσιαστικά θέτει ως κύριο στόχο μιας θεραπείας να μην προκαλεί βλάβη στον άνθρωπο και την ποιότητα της ζωής του. Εμπίπτει στη δουλειά του ιατρού να προτείνει φαρμακευτικές αγωγές, για τις οποίες ενημερώνει τους ασθενείς.
Με βαση την αρχή αυτή οπωσδήποτε ένα φάρμακο θα διακοπεί, ασχέτως εάν είναι αποτελεσματικό, σε περίπτωση εμφάνισης κάποιας σοβαρής ανεπιθύμητης ενέργειας.
Αύξηση βάρους και ψυχιατρικά φάρμακα
Στη σημερινή εποχή διανύουμε επιδημία παχυσαρκίας (Δείκτης Μάζας Σώματος 30 kg/m2 ή υψηλότερο). Ωστόσο, οι ασθενείς με σοβαρές ψυχικές διαταραχές (π.χ. σχιζοφρένεια, διπολική διαταραχή) έχουν ακόμη μεγαλύτερο κίνδυνο αύξησης βάρους και παχυσαρκίας από τον γενικό πληθυσμό. Στην πραγματικότητα, έως και το 60% των ασθενών με σοβαρές ψυχικές ασθένειες μπορεί να είναι παχύσαρκοι.
Δεδομένου ότι το υπερβολικό βάρος οδηγεί σε αυξημένο κίνδυνο διαφόρων ιατρικών καταστάσεων, συμπεριλαμβανομένων κυρίως των δυσλιπιδαιμιών, του μεταβολικού συνδρόμου, της υπέρτασης και του σακχαρώδη διαβήτη τύπου 2, δεν αποτελεί έκπληξη το γεγονός ότι ο επιπολασμός τέτοιων καταστάσεων είναι ιδιαίτερα υψηλός (69%, 63%, 58% και 15%, αντίστοιχα) μεταξύ εκείνων με σοβαρές ψυχικές διαταραχές.
Το τελικό αποτέλεσμα είναι ότι οι ασθενείς με σοβαρές ψυχικές ασθένειες έχουν αυξημένη θνησιμότητα από ιατρικά αίτια. Οι ασθενείς έχουν σημαντικά περισσότερες πιθανότητες από εκείνους του γενικού πληθυσμού να νοσήσουν από καρδιαγγειακή νόσο η οποία αποτελεί την πιο κοινή αιτία θανάτου σε αυτόν τον πληθυσμό.
Τα αυξημένα ποσοστά αύξησης βάρους και παχυσαρκίας καθώς και οι επακόλουθες ιατρικές επιπλοκές στους βαριά ψυχικά ασθενείς είναι πολυπαραγοντικό φαινόμενο και περιλαμβάνει παράγοντες γενετικούς, τρόπου ζωής συν παράγοντες που σχετίζονται με τη θεραπεία. Ορισμένα γονίδια που προσθέτουν κίνδυνο σοβαρής ψυχικής ασθένειας μπορεί επίσης να προδιαθέτουν για τη συνύπαρξη μεταβολικών και καρδιαγγειακών διαταραχών.
Οι ψυχικά ασθενείς εμφανίζουν υψηλότερα ποσοστά καπνίσματος, σωματικής αδράνειας και κακών διατροφικών συνηθειών σε σχέση με τον γενικό πληθυσμό. Επιπλέον, οι ψυχικά ασθενείς μπορεί να έχουν περιορισμένη πρόσβαση στην υγειονομική περίθαλψη για την πρόληψη και τη θεραπεία ιατρικών παθήσεων.
Αρκετά ψυχοφάρμακα μπορεί να προκαλέσουν αύξηση βάρους ως ανεπιθύμητη ενέργεια. Παραδείγματα περιλαμβάνουν διάφορα αντικαταθλιπτικά, αντιψυχωσικά και σταθεροποιητές διάθεσης. Είναι σημαντικό να σημειωθεί ότι δεν παχαίνουν όλοι οι άνθρωποι με αυτά τα φάρμακα.
Εκτός από τα ανωτέρω σοβαρά ζητήματα, η αύξηση βάρους που προκαλείται από ψυχιατρικά φάρμακα μπορεί να επιφέρει ψυχολογικές συνέπειες σε ασθενείς, συμπεριλαμβανομένης της αρνητικής εικόνας εαυτού, της χαμηλής αυτοεκτίμησης και των μειωμένων κοινωνικών αλληλεπιδράσεων.
Μηχανισμοί αύξησης βάρους
Τα φάρμακα μπορούν να προκαλέσουν αύξηση βάρους με διάφορους τρόπους, όπως:
- διεγείροντας την όρεξή σας, κάνοντάς σας να αισθάνεστε πεινασμένοι και να τρώτε μεγαλύτερες μερίδες και πιο συχνά
- επηρεάζουν τον τρόπο με τον οποίο το σώμα σας αποθηκεύει λίπος
- επιβράδυνση του μεταβολισμού σας, που κάνει το σώμα σας να καίει θερμίδες με πιο αργό ρυθμό
- κάνοντας σας να κατακρατείτε υγρά
- επηρεάζοντας την ικανότητά σας για άσκηση, π.χ. προκαλώντας υποτονικότητα ή κάνοντας σας να αισθάνεστε πολύ κουρασμένοι για να ασκηθείτε.
Αναφέρονται ενδεικτικά διάφοροι σύνθετοι μηχανισμοί μέσω των οποίων τα ψυχιατρικά φάρμακα δύναται να συμβάλλουν σε ποικίλο βαθμό στην αύξηση βάρους :
- Ανταγωνισμός υποδοχέων ντοπαμίνης D2 : μείωση δραστηριότητας ντοπαμίνης στο μεταιχμιακό σύστημα, αύξηση συμπεριφορών λήψης ανταμοιβής μέσω φαγητού, αύξηση της έκκρισης προλακτίνης από τον υποθάλαμο, απορρύθμιση έκκρισης ινσουλίνης & γλυκαγόνης από το πάγκρεας οδηγώντας σε υπερινσουλιναιμία, την υπεργλυκαιμία και τελικά την παχυσαρκία και τον διαβήτη.
- Ανταγωνισμός υποδοχέων ισταμίνης Η1 : μείωση κίνησης από κατασταλτική δράση, αύξηση όρεξης μέσω υποθαλαμικής AMP-κινάσης
- Ανταγωνισμός υποδοχέων σεροτονίνης 5HT2C : επίδραση στα επίπεδα λεπτίνης, νευροπεπτιδίου Y και σε άλλους υποθαλαμικούς νευρώνες
- Ανταγωνισμός μουσκαρινικών υποδοχέων ακετυλοχολίνης : απορρύθμιση ανοχής στη γλυκόζη, μείωση έκκρισης ινσουλίνης από τα β κύτταρα του παγκρέατος
Στην παρακάτω εικόνα αναφέρεται συνοπτικά η τάση των πιο συχνά χρησιμοποιούμενων ψυχιατρικών φαρμάκων για αύξηση βάρους. Ο πίνακας δε θα πρέπει να εκληφθεί ως απόλυτος κανόνας. Στην κλινική πράξη το αποτέλεσμα μπορεί να είναι αρκετά διαφορετικό για κάθε ασθενή.
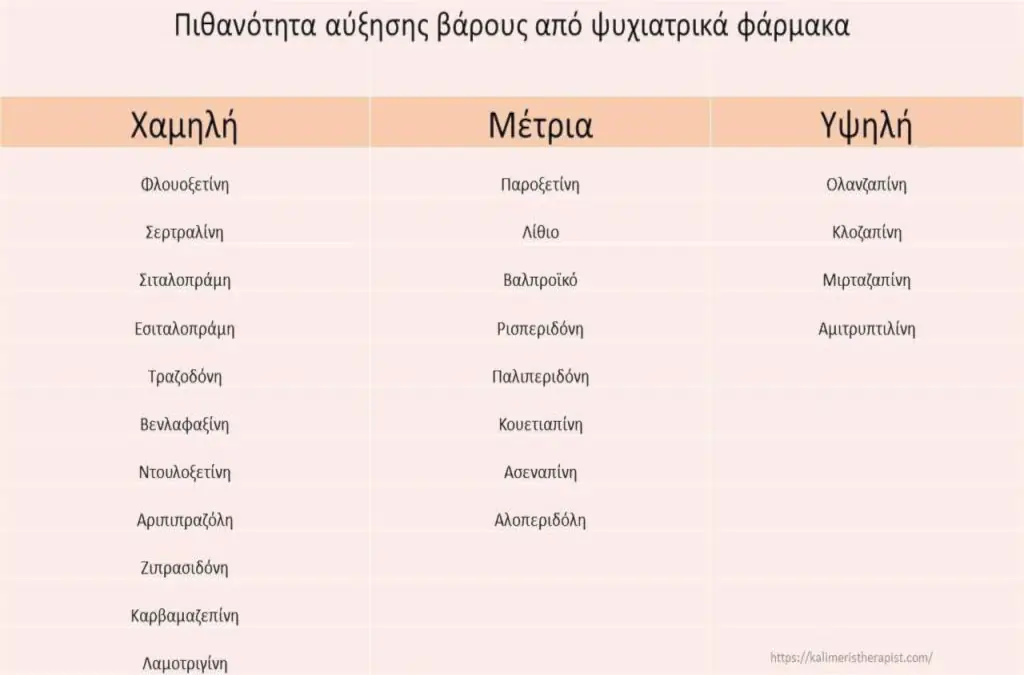
Παραδείγματα άλλων φαρμάκων που προκαλούν αύξηση βάρους
Αρκετά ιατρικά φάρμακα είναι γνωστό ότι προκαλούν αύξηση βάρους σε μερικούς ανθρώπους.
- Φάρμακα για το διαβήτη όπως η ινσουλίνη και οι σουλφονυλουρίες
- Βήτα-αναστολείς όπως η μετοπρολόλη, η ατενολόλη και η προπρανολόλη
- Αντιισταμινικά όπως υδροξυζίνη, σετιριζίνη
- Στεροειδή φάρμακα όπως κορτιζόνη, πρεδνιζόνη, δεξαμεθαζόνη
- Από του στόματος αντισυλληπτικά χάπια
Είναι σημαντικό να τονιστεί ότι η επαγόμενη από τα φάρμακα αύξηση βάρους είναι μια κοινή αιτία μη συμμόρφωσης στη φαρμακευτική αγωγή, η οποία μπορεί να οδηγήσει σε υποτροπή της νόσου, νοσηλεία και γενικά επιδείνωση του θεραπευτικού αποτελέσματος.
Συμπεράσματα
Στο άρθρο αυτό καλύπτεται η πλειοψηφία των παραγόντων που επηρεάζουν την ψυχιατρική φαρμακευτική θεραπεία. H νευροεπιστήμη σήμερα έχει σίγουρα κάνει σημαντικά βήματα προόδου σε σχέση με το παρελθόν και εξελίσσεται διαρκώς αυξάνοντας τις γνώσεις μας για τον εγκέφαλο και την αντιμετώπιση των διαταραχών που σχετίζονται με αυτόν.
- Η σωστή διαχείριση της ψυχιατρικής αγωγής και των πιθανών παρενεργειών της σε αγαστή συνεργασία με τον ψυχίατρο είναι μεγίστης σημασίας.
- Η ανάγκη για καλύτερα “ψυχοφάρμακα” με καλύτερο προφίλ παρενεργειών παραμένει ισχυρή.
- Παρ’ ολ’ αυτά, τα σύγχρονα φάρμακα είναι γενικώς πιο καλά ανεκτά και με εργαλείο αυτά, ο ειδικός ψυχίατρος έχει τη δυνατότητα να ρυθμίζει τη βέλτιστη δόση ελέγχοντας το θεραπευτικό παράθυρο και εύρος του κάθε φαρμάκου.
- Η σύγχρονη ψυχιατρική πρακτική, η οποία εφαρμόζεται κυρίως από τις νεότερες γενιές ψυχιάτρων, δίνει μεγάλη βάση στην ποιότητα της ζωής του ασθενούς.
Αν επιτευχθεί καλύτερη διαχείριση των παραγόντων που υπονομεύουν τις διαθέσιμες θεραπείες, τα αποτελέσματα μπορούν να βελτιωθούν σημαντικά, προσφέροντας βάσιμη ελπίδα σε πολλούς ανθρώπους που υποφέρουν.
Σπύρος Καλημέρης Ψυχίατρος Ψυχοθεραπευτής
